Cross-linking w terapii stożka rogówki – nowe możliwości terapeutyczne
Wprowadzenie
Stożek rogówki to niezapalne, progresywne, obustronne, lecz zazwyczaj asymetryczne zwyrodnienie – po raz pierwszy szczegółowo opisano je w 1854 r. (1).
Stożek rogówki charakteryzuje się jej lokalnym ścieńczeniem oraz znacznym zmniejszeniem sztywności, obie te cechy prowadzą do postępującej ektazji z narastającym astygmatyzmem nieregularnym, zazwyczaj niemożliwym do skorygowania klasyczną korekcją okularową.
Średnia częstość występowania tego schorzenia w populacji światowej szacowana jest na 54: 100 000 (2). Tę najczęstszą spośród pierwotnych ektazji rogówki opisano we wszystkich grupach etnicznych (3,4). Predylekcja do płci pozostaje niejasna. Zdania badaczy w kwestii zależności występowania stożka od płci są podzielone – niektórzy twierdzą, że częściej występuje on u mężczyzn (3-5), inni uważają, że u kobiet (6), są też i tacy, którzy dowodzą, że częstość występowania stożka jest podobna u obojga płci (7).
Obecnie dzięki nowoczesnym metodom diagnostycznym stożek rogówki coraz częściej jest rozpoznawany już we wczesnych stadiach rozwoju. Schorzenie można leczyć rożnymi metodami – na ich wybór wpływ ma stopnień zaawansowania stożka.
Gdy stożek rogówki znajduje się we wczesnej fazie rozwoju, w celu poprawy widzenia stosuje się okulary, jeśli zaś korekcja nimi jest nieefektywna, zastępuje się je soczewkami kontaktowymi – najczęściej sztywnymi gazoprzepuszczalnymi (RGP). W leczeniu zaawansowanego stadium rozwoju stożka rogówki, szczególnie w przypadkach współwystępowania obniżenia przezierności rogówki, stosuje się procedury chirurgiczne, do których należą keratoplastyka drążąca (PK) lub keratoplastyka głęboka warstwowa przednia (DALK).
Do nowoczesnych zabiegów, które można zaproponować pacjentom z początkowym i umiarkowanym stożkiem, należą cross-linking (CXL), wszczepienie pierścieni środrogówkowych oraz procedury łączone – jednoczasowe wykonanie CXL z wszczepieniem pierścieni lub każda z tych procedur połączona z laserowym zabiegiem refrakcyjnym.
Zabieg cross-linking po raz pierwszy został wykonany w połowie lat 90. ubiegłego stulecia w Technical University w Dreźnie, przeprowadzili go profesorowie Theo Seiler, Gregore Wollensak i Eberhard Spoerl. Polega on na nasączeniu tkanki rogówki ryboflawiną (witaminą B2) i poddaniu jej działaniu światła UVA o długości fali 365–370 nm. W wyniku tego w tkance rogówki zachodzą procesy fotopolimeryzacji – między włóknami kolagenu zrębu tworzą się nowe połączenia kowalencyjne, zwiększa to jej sztywność i odporność biomechaniczną.
W badaniach laboratoryjnych udowodniono, że po zabiegu CXL sztywność rogówki wzrasta o ponad 300% (8), średnica włókien kolagenu zwiększa się o 12,2% (9), powstają polimery kolagenu o dużym ciężarze cząsteczkowym, które są stabilne chemicznie (10).
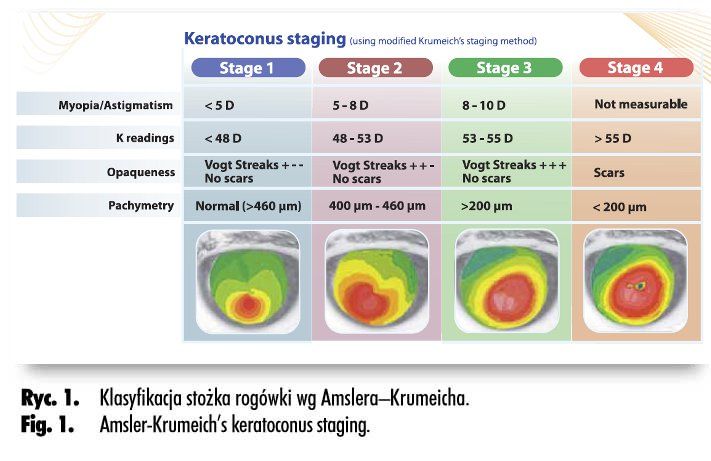
Wskazaniami do CXL są: postępujący klinicznie stożek rogówki w stadiach I–III wg klasyfikacji Amslera–Krumeicha (ryc. 1.), zwyrodnienie brzeżne przezroczyste, wtórne ektazje po chirurgii refrakcyjnej (11,12). Istnieją również doniesienia o skuteczności CXL w trudno leczących się zapaleniach rogówki (13,14) oraz keratopatii pęcherzowej (15).
Cel
Celem badania była ocena skuteczności procedury cross-linking oraz wpływu, jaki na zahamowanie progresji stożka rogówki wywierają dwie metody: zabieg CXL standardowy oraz zabieg z użyciem ryboflawiny przenikającej przez nabłonek rogówki bez konieczności jego usuwania – tzw. CXL transepitelialny (CXL TE). Druga metoda może być stosowana nawet wtedy, gdy grubość rogówki w najcieńszym miejscu wynosi mniej niż 400 μm (nie mniej niż 350 μm), co stanowi przeciwwskazanie do standardowego CXL.
Materiał i metody
Do badania włączono 39 pacjentów, których kwalifikowano do dwóch grup – kryterium przynależności wyznaczały metody przeprowadzenia zabiegu CXL.
Grupę I stanowiło 25 oczu 19 pacjentów (3 kobiet, 16 mężczyzn) w wieku 17–36 lat (średnio 26,7), których poddano procedurze standardowego CXL z użyciem preparatu 0,1% ryboflawiny w dekstranie T500 (Ricrolin, Sooft Italia, Montegiorgio [AP], Włochy). Grupę II stanowiło 29 oczu 20 pacjentów (7 kobiet, 13 mężczyzn) w wieku 20–54 lat (średnio 32,1), u których wykonano CXL TE z preparatem 1% ryboflawiny w dekstranie T500 z trometamolem i EDTA (Ricrolin TE, Sooft Italia, Montegiorgio [AP], Włochy).
Źrodłem promieniowania była lampa UV-A CBM X-linker Vega (CSO, Florencja).
Obydwa rodzaje zabiegów przeprowadzano w takich samych sterylnych warunkach sali operacyjnej.
Kryteria kwalifikacji do wybranej metody zabiegu cross-linking przedstawiono w tabeli I.
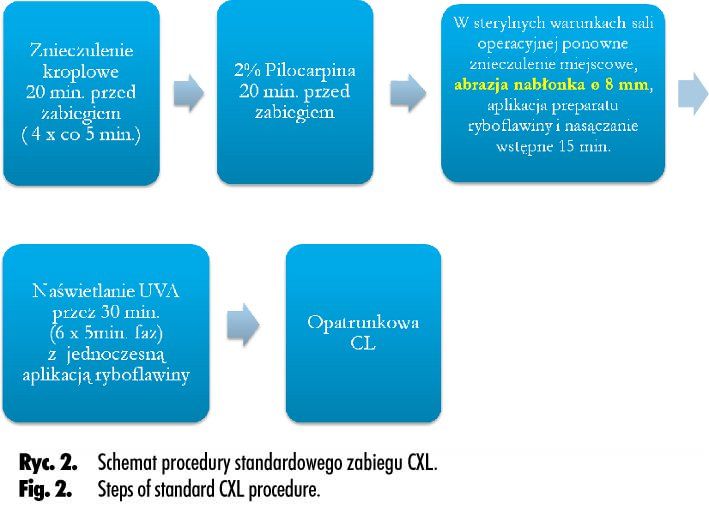
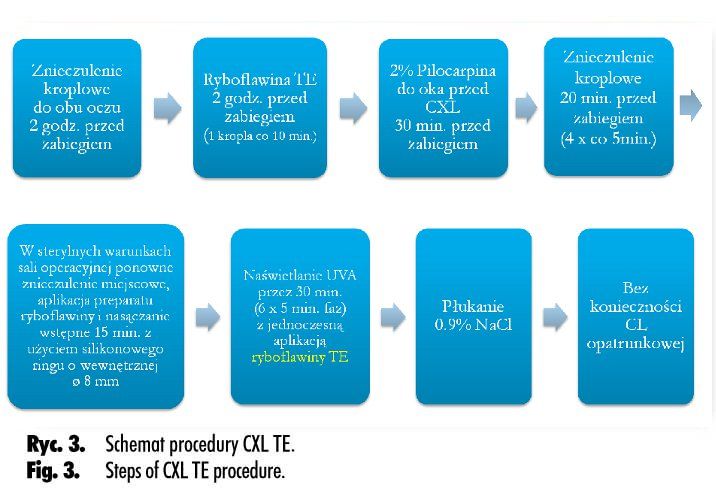
Schemat procedur CXL – standardowego i transepitelialnego – przedstawiono na rycinach 2. i 3. Postępowanie i leczenie pooperacyjne były jednakowe niezależnie od tego, jaką metodą wykonano zabieg CXL, z tą różnicą, że po zabiegu CXL TE nie stosowano soczewki kontaktowej – opatrunkowej.
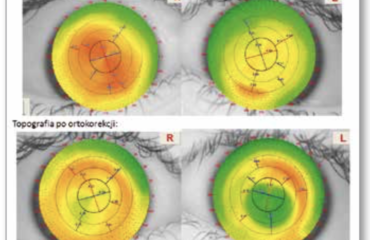
W badaniu ocenie poddano ostrość wzroku mierzoną za pomocą tablic Snellena, pachymetrię optyczną oraz topografię rogówki ze szczególnym uwzględnieniem wielkości R0 i ekscentryczności Ecc, a także wygląd rogówki w badaniu biomikroskopowym przed zabiegiem i w odpowiednich okresach po nim. Czas obserwacji wynosił do 14 miesięcy (grupa I – średnio 7,5 miesiąca; grupa II – średnio 4,0 miesiące).
Wyniki
W ciągu całego okresu obserwacji u żadnego pacjenta z grupy I nie zaobserwowano pogorszenia ostrości wzroku (UCVA i BCVA). U 81% pacjentów nastąpiła poprawa ostrości wzroku (VA) (+) o średnio Sn = 0,24, u 19% pacjentów natomiast uzyskano stabilizację VA, w tym u 67% pacjentów na poziomie pełnej ostrości wzroku Sn =1,0 (UCVA lub BCVA cc CL). Wartości zmian średnich VA dla obu grup przedstawiono na wykresie (ryc. 4.).
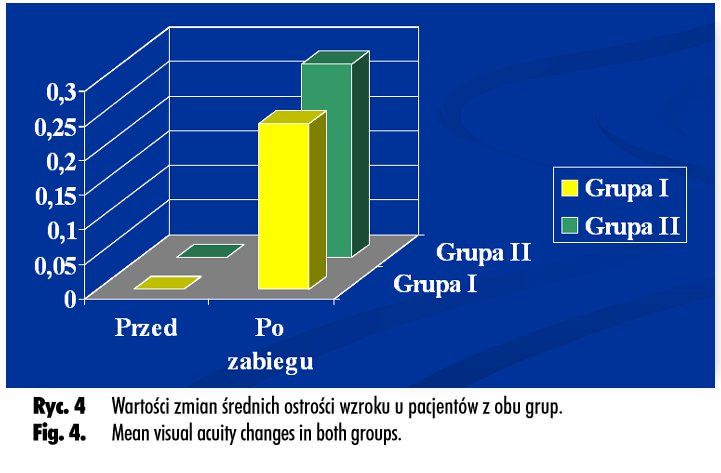
U żadnego pacjenta z grupy II, podobnie jak w przypadku pacjentów z grupy I, nie zaobserwowano pogorszenia ostrości wzroku. U 78% pacjentów nastąpiła poprawa VA o średnio Sn = 0,28, a u 22% pacjentów uzyskano stabilizację VA we wszystkich przypadkach na poziomie Sn = 1,0 (UCVA lub BCVA cc CL).
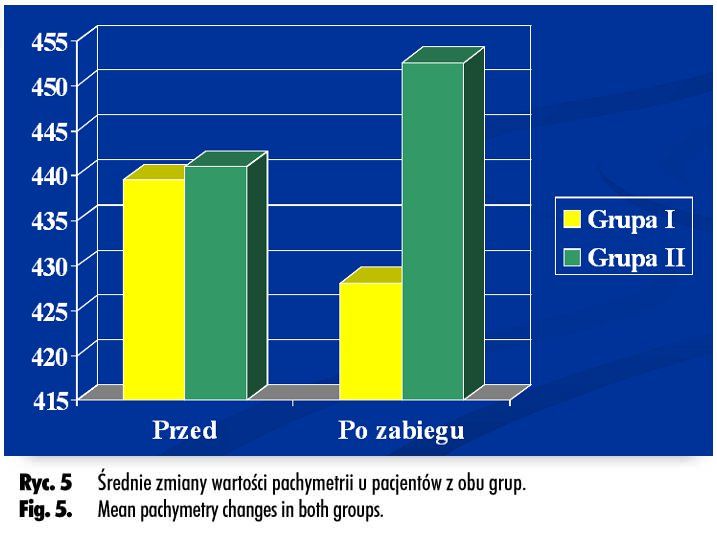
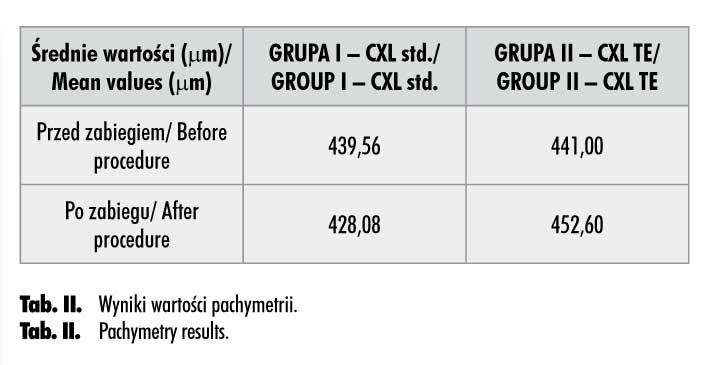
Wyniki wartości pachymetrii dla obu grup zebrano w tabeli II. U pacjentów z grupy I stwierdzono niewielkie zmniejszenie średniej wartości grubości rogówki po zabiegu, u pacjentów z grupy II natomiast zauważono zwiększenie średniej wartości tego parametru (ryc. 5.).


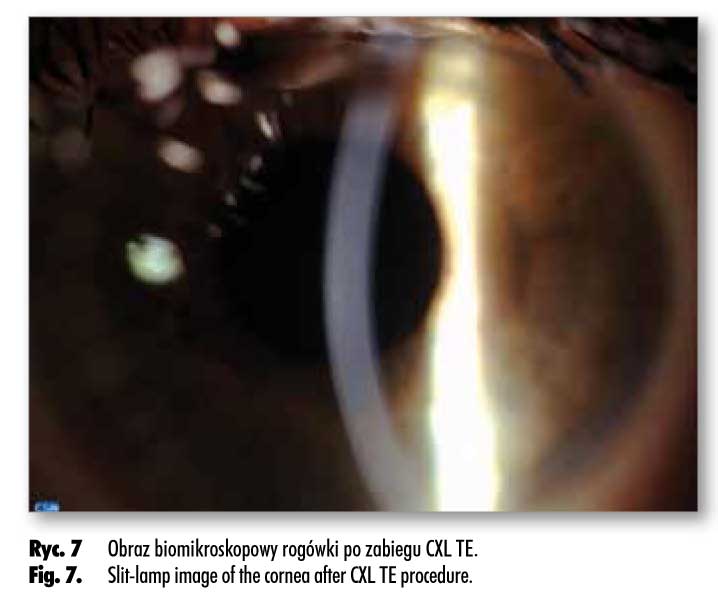
Wyniki badań topograficznych – średnie wartości R0 i ekscentryczności Ecc – podsumowano w tabeli III. Po zastosowaniu obu metod CXL parametr Ecc uległ zmniejszeniu. W badaniu biomikroskopowym po standardowej procedurze CXL rogówki wykazywały niewielkie zmiany typu haze, po zabiegu TE CXL natomiast były całkowicie przezierne przez cały okres obserwacji (ryc. 6., 7.).
Dyskusja
W ostatnich latach zabieg cross-linking zyskał popularność w związku z pojawieniem się wielu doniesień i pozytywnych opinii na temat jego skuteczności (16-18). Zdecydowana większość prac dotyczy standardowej procedury, natomiast od 2009 r. ukazało się zaledwie kilka zagranicznych publikacji opisujących wpływ procedury transepitelialnego CXL (19-22).
Dotychczas opublikowane wyniki badań oraz nasze własne doświadczenia pozwalają stwierdzić, że cross-linking jest zarówno skuteczną, jak i bezpieczną metodą, która prowadzi do zahamowania progresji stożka w stadiach rozwoju I–III wg klasyfikacji Amslera–Krumeicha.
W naszym badaniu stabilizację stożka uzyskaliśmy w większości przypadków, w niektórych regresję ektazji w okresie obserwacji średnio 7,5 miesiąca w grupie I i w okresie 4 miesięcy w grupie II. Ma to odzwierciedlenie w tym, że po zastosowaniu obu metod CXL stwierdzono ostrość wzroku (z korekcją lub bez korekcji) co najmniej taką samą jak przed zabiegiem lub lepszą – wyniki te są zbieżne z doniesieniami innych autorów.
Zabieg z użyciem ryboflawiny transepitelialnej ma pewną przewagę nad standardową procedurą. Metodę tę opracowano z myślą o pacjentach, u których rogówka ma grubość mniejszą niż 400 μm – wtedy wykonanie klasycznego CXL jest przeciwwskazane.
Cross-linking TE jest praktycznie nieinwazyjny, ma to istotne znaczenie w czasie rekonwalescencji, ponieważ powoduje minimalne dolegliwości subiektywne oraz stwarza pacjentowi możliwość szybkiego powrotu do aktywności zawodowej. Zminimalizowane jest również ryzyko wystąpienia zmian w przezierności rogówki, dlatego możliwe staje się jego zastosowanie profilaktyczne w przypadku niewielkiej ekstazji, a istotnej progresji w drugim oku, w celu zachowania pełnej ostrości wzroku bez korekcji w oku poddanym CXL TE.
W badaniach histologicznych rogówek poddanych zabiegom CXL ex vivo – standardowemu oraz transepitelialnemu – stwierdzono różnice we włóknach nerwowych splotu podnabłonkowego: w pierwszym przypadku dochodziło do zaburzeń unerwienia spowodowanego najprawdopodobniej abrazją nabłonka, a nie promieniowaniem UVA; w drugim przypadku włókna nerwowe pozostawały niezmienione (22). Jest to kolejny dowód potwierdzający bezpieczeństwo metody CXL TE.
Na podstawie badań innych autorów. wiadomo, że główne procesy fotopolimeryzacji zachodzą na rożnych poziomach zrębu rogówki w zależności od protokołu CXL– w CXL TE w 1/3 przedniej części istoty właściwej, w standardowym CXL zaś w 1/3 tylnej (21). W związku z tym w wybranych przypadkach teoretycznie możliwe jest komplementarne zastosowanie obu procedur cross-linking.
Wnioski
- Obie procedury CXL – standardowa i transepitelialna – stanowią efektywną i bezpieczną metodę stabilizacji stożka rogówki, a czasem regresji ektazji.
- Zabieg CXL prowadzi do poprawy średniej wartości ostrości wzroku, większą poprawę uzyskuje się po zastosowaniu CXL TE.
- Zabieg CXL TE jest praktycznie nieinwazyjny i wiąże się z mniejszymi dolegliwościami subiektywnymi oraz krótszym okresem rekonwalescencji niż po zastosowaniu standardowej procedury.
- Zabieg CXL TE może być przeprowadzony u osób, w odniesieniu do których wymagania dotyczące współpracy podczas zabiegu są mniejsze niż w przypadku standardowego CXL.
Piśmiennictwo:
- Nottingham J. Practical observations on conical cornea. London: Churchill, London 1984, p. 1-19.
- Romero-Jimenez M, Santodomingo-Rubido J, Wolffsohn JS: Keratoconus: a review. Contact Lens Anterior Eye 2010, doi:10.1016/j.clae.2010.04.006.
- Pearson AR, Soneji B, Sarvanathan N, Standfort-Smith JH: Does ethnic origin influence the incidence or severity of keratoconus? Eye 2000, 14, 625-628.
- Wagner H, Barr JT, Zadnik K: Collaborative longitudinal evaluation of keratoconus (CLEK) study: methods and findings to date. Contact Lens Anterior Eye 2007, 30, 223-232.
- Owens H, Gamble G: A profile of keratoconus in New Zealand. Cornea 2003, 22, 122-125.
- Krachmer JH, Feder RS, Belin MW: Keratoconus and related non-inflammatory corneal thinning disorders. Surv Ophthalmol 1984, 28, 293-322.
- Kennedy RH, Bourne WM, Dyer JA: A 48-year clinical and epidemiologic study of keratoconus. Am J Ophthalmol 1986, 101, 267-273.
- Wollensak G, Spoerl E, Seiler T: Stress-strain measurements of human and porcine corneas after riboflavin-ultraviolet-A-induced cross-linking. J Cataract Refract Surg 2003, 29(9), 1780-1785.
- Wollensak G, Wilsch M, Spoerl E, Seiler T: Collagen fiber diameter in rabbit cornea after collagen crosslinking by riboflavin/UVA. Cornea 2004, 23(5), 503-507.
- Wollensak G, Iomdina E: Long-term biomechanical properties of rabbit cornea after photodynamic collagen crosslinking. Acta Ophthalmol 2009, 87(1), 48-51.
- Wollensak G, Spoerl E, Seiler T: Ryboflavin/ultraviolet-A-induced collagen crosslinking for treatment of keratoconus. Am J Ophthalmol 2003, 135(5), 620-627.
- Wollensak G: Crosslinking treatment of progressive keratoconus: new hope. Curr Opin Ophthalmol 2006, 17(4), 356-360.
- Iseli HP, Thiel MA, Hafezi F, Kampmeier J, Seiler T: Ultraviolet A/riboflavin corneal cross-linking for infectious keratitis associated with corneal melts. Cornea 2008 Jun, 27(5), 590-594.
- Makdoumi K, Mortensen J, Crafoord S: Infectious keratitis treated with corneal crosslinking. Cornea 2010 Dec, 29(12), 1353-1358.
- Wollensak G, Aurich H, Wirbelauer C, Pham D-T: Potential use of riboflavin/UVA cross-linking in bullous keratopathy. Ophthalmic Res 2009, 41, 114-117.
- Vinciguerra P, Albe E, Trazza S, Seiler T, Epstein D: Intraoperative and postoperative effects of corneal collagen cross-linking on progressive keratoconus. Arch Ophthalmol 2009, 127(10), 1258-1265.
- Agraval VB: Corneal collagen cross linking with riboflavin and ultraviolet – a light for keratoconus: results in Indian eyes. Indian J Ophthalmol 2009, 57, 11-14.
- Izdebska J, Grabska-Liberek I, Szaflik J: Zastosowanie metody cross-linking w leczeniu stożka rogówki – obserwacje własne. Okulistyka 2009, 2, 68-72.
- Ertan A, Karacal H, Kamburoğlu G: Refractive and topographic results of transepithelial cross-linking treatment in eyes with intacs. Cornea. 2009 Aug, 28(7), 719-723.
- Leccisotti A, Islam T: Transepithelial corneal collagen cross-linking in keratoconus. J Refract Surg. 2010 Dec, 26(12), 942-948.
- Filippello M, Stagni E: Colagen crosslinking without corneal de-epithelialization. Minerva Oftalmol 2010, 52, 1-8.
- Al-Aqaba M, Calienno R, Fares U, Otri AM, Mastropasqua L, Nubile M, Dua HS: The effect of standard and transepithelial ultraviolet collagen cross-linking on human corneal nerves: an ex vivo study. Am J Ophthalmol. 2012 Feb, 153(2), 258-266. e2. Epub 2011 Sep 17.
KONTAKTOLOGIA I OPTYKA OKULISTYCZNA 1(33)/2012 strony 23-27
Cross-linking in Keratoconus – New Therapeutic Opportunities
Piotr Szymanek1, Monika Udziela1,2, Katarzyna Szymanek2
- ACL-VISION Specjalistyczne Ambulatorium Okulistyczne, Niepubliczny Zakład Opieki Zdrowotnej
Dyrektor: dr Piotr Szymanek - Samodzielny Publiczny Kliniczny Szpital Okulistyczny w Warszawie
Katedra i Klinika Okulistyki II Wydziału Lekarskiego Warszawskiego Uniwersytetu Medycznego
Kierownik: prof. dr hab. n. med. Jerzy Szaflik
Summary
Nowadays the majority of keratoconus (KC) cases are diagnosed at the early stage. Corneal Cross-Linking is indicated for progressive KC defined as stage I–III by the Amsler-Krumeich classification. The CXL procedure consists of saturation of the corneal stroma with riboflavin and UV-A irradiation leading to photopolymerization of collagen fibers in corneal stroma.
The aim of this study was to evaluate the effectiveness of CXL in arresting KC progression using two methods: standard corneal collagen cross-linking and transepithelial CXL (TE CXL) without corneal de-epithelialization. The second procedure might be used even in KC treatment in cases of corneal thickness less than 400 μm.
25 eyes from 19 patients after standard CXL with eye drop riboflavin solution Ricrolin (0.1% Ryboflavin, Sooft Italia) as group I; and 29 eyes from 20 patients after TE CXL with Ricrolin TE (0.1% Ryboflavin + enhancer, Sooft Italia) as group II were enrolled to the study. The source of UVA light was a UV light single-LED emitter UV-A Vega (CSO, Florence). Mean age in group I was 26.7 yrs and in group II – 32.1 yrs. Assessment of visual acuity, optical pachymetry, corneal topography (R0, Ecc) and slit-lamp examination were performed before treatment then in proper periods after procedure. Follow-up was up to 14 months.
In most cases stabilization and in several cases regression of KC were observed.
No decrease in visual acuity has occurred in any individuals from both groups.
Average VA improvement was more significant in group II.
Mean pachymetry in group I minimally decreased after procedure, while in group II mean value increase was observed.
Slit-lamp examination of the corneas after standard CXL revealed discrete haze. The corneas after TE CXL remained transparent over the entire follow-up.